Hiposfagma o derrame subconjuntival
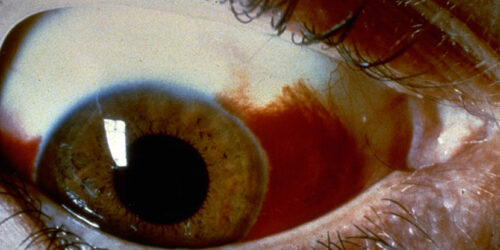
Hiposfagma o derrame subconjuntival
👀 Hiposfagma o Derrame Subconjuntival: ¿Es Grave esa Mancha Roja en el Ojo?
Como óptico-optometrista, nuestra misión es ofrecer claridad y tranquilidad ante cualquier alteración visual. El Hiposfagma (o derrame subconjuntival) es una de las consultas más frecuentes y alarmantes para el paciente, a pesar de ser una condición generalmente benigna y autolimitada.
1. Definición y Fundamento Fisiológico
El hiposfagma es la extravasación y acumulación de sangre en el espacio virtual situado bajo la conjuntiva bulbar y sobre la esclera.
Bases científicas: La conjuntiva es una membrana mucosa fina, transparente y altamente vascularizada. Está compuesta por una red de capilares de pared delgada que, al romperse, liberan sangre que queda atrapada entre la conjuntiva y la esclera. Al no poder ser absorbida rápidamente por el tejido circundante, se manifiesta como una mancha de color rojo brillante o escarlata intenso, con bordes que pueden ser bien o mal definidos.
Clave: Es comparable a un «moretón» o hematoma debajo de la piel, pero en la superficie ocular.
2. Etiología y Factores de Riesgo
En la mayoría de los casos, la causa del hiposfagma es idiopática (desconocida). Sin embargo, la evidencia clínica lo relaciona con un aumento brusco de la presión venosa o fragilidad capilar.
| Clasificación | Causas Específicas | Relevancia Clínica |
| Aumento de la Presión Venosa | Maniobras de Valsalva: Tos, estornudos, vómitos, arcadas, esfuerzos intensos (ej. defecación, levantamiento de pesas), y, en raras ocasiones, el parto. | Son el mecanismo más frecuente. La compresión torácica o abdominal eleva transitoriamente la presión venosa en la cabeza y el cuello, causando la rotura de pequeños capilares subconjuntivales. |
| Factores Traumáticos | Frotarse los ojos con intensidad, traumatismos oculares menores, o posterior a cirugías oculares. | El trauma directo o indirecto puede dañar los vasos. Es vital descartar trauma ocular mayor (e.g., rotura de globo o hifema) en casos de antecedentes de golpe. |
| Factores Sistémicos | Hipertensión Arterial (HTA): Un pico o descontrol en la tensión arterial sistémica. Diabetes Mellitus: Puede causar fragilidad vascular. Discrasias sanguíneas: Rara vez, trastornos de coagulación o disfunción plaquetaria. | La HTA es un factor de riesgo sistémico importante, especialmente en episodios recurrentes. Aclaración: El hiposfagma NO está relacionado con la Tensión Intraocular (TIO) del ojo, sino con la Tensión Arterial (TA) general. |
| Factores Farmacológicos | Uso de medicamentos antiagregantes plaquetarios (ej. Aspirina, Clopidogrel) o anticoagulantes (ej. Warfarina, Sintrom, Dabigatrán, Rivaroxabán). | Estos medicamentos no causan el derrame, pero aumentan el riesgo de sangrado y la extensión del mismo. |
3. Síntomas y Diagnóstico Diferencial
El hiposfagma es, por definición, una afección alarmante pero asintomática.
-
Síntoma Primario: La mancha roja brillante en la esclera. La aparición es súbita y generalmente es detectada por el paciente al mirarse al espejo o por otra persona.
-
Molestias Asociadas: Ocasionalmente, puede haber una leve sensación de cuerpo extraño o roce al parpadear, causada por el ligero edema o levantamiento de la conjuntiva debido al volumen de la sangre acumulada.
🛑 ¡Dato Importante! Es un error común pensar que el hiposfagma está relacionado con la tensión ocular (Glaucoma). NO tienen relación. Sin embargo, sí está ligado a la tensión arterial, por lo que es un buen momento para que se la controle.
Criterios de Exclusión (Signos de Alarma):
Es crucial diferenciar el hiposfagma de patologías más graves. Si el paciente presenta alguno de los siguientes síntomas, debe realizarse una evaluación más profunda:
-
Dolor ocular intenso.
-
Disminución de la Agudeza Visual.
-
Presencia de secreción ocular.
-
Hemorragia que traspasa el limbo esclero-corneal (es decir, que la sangre entra en la córnea o la cámara anterior, conocido como hifema).
4. Manejo Clínico Optométrico y Pronóstico
El hiposfagma es una condición autolimitada. Esto significa que se resuelve por sí sola sin necesidad de tratamiento médico específico.
A. Tratamiento y Manejo:
-
Observación y Reaseguramiento: La sangre se reabsorberá por sí misma, de forma similar a un hematoma en la piel.
-
Alivio Sintomático: Si existe sensación de irritación o sequedad, se recomienda el uso de lágrimas artificiales lubricantes (sin conservantes). Estos productos solo buscan mejorar el confort, pero no aceleran el proceso de reabsorción.
-
Recomendación Actitudinal: Evitar frotarse los ojos para prevenir un trauma adicional y posible extensión del sangrado.
B. Pronóstico y Tiempo de Reabsorción:
El tiempo de resolución depende del tamaño del derrame, pero generalmente oscila entre una a tres semanas. El color de la mancha evolucionará, pasando de un rojo brillante a tonos más amarillentos o verdosos a medida que la hemoglobina se degrada (similar a un moretón que se cura).
C. Criterios para Derivación y Control:
Aunque la mayoría de los casos son inocuos, la evidencia clínica establece que el Optometrista debe derivar o aconsejar control médico en los siguientes escenarios:
-
Hiposfagmas Recurrentes: Si el paciente presenta episodios repetitivos sin causa traumática aparente, se debe aconsejar una evaluación médica sistémica para descartar HTA no controlada o trastornos de la coagulación.
-
Asociación con Trauma Ocular: Si el derrame es el resultado de un golpe significativo, es obligatoria la derivación para descartar lesiones intraoculares graves (ej. fracturas orbitarias, hifema, o daño retiniano).
-
Signos de Alarma: Presencia de dolor, fotofobia, o cambios en la visión.
